Постанову Кабінета Міністрів України від 09.12.2021 №1272 «Деякі питання надання допомоги в рамках Програми «єПідтримка»
https://www.kmu.gov.ua/npas/deyaki-pitannya-nadannya-dopomogi-a1272
КОНТАКТНІ ДАНІ фахівців, відповідальних за надання роз'яснень з питань застосування РРО та/або ПРРО
і ведення обліку товарних запасів за місцем продажу (господарських об'єктах)
Заходи щодо відзначення 232-ї річниці заснування м. Миколаєва
100+ відповідей на запитання про вакцинацію проти COVID-19
«Виїзні засідання комісії з питань упорядкування розміщення об’єктів торгівлі та сфери послуг на території м. Миколаєва, станом на 01.03.2021, не здійснювались.»
Інформація про перелік пересувних тимчасових споруд, що підлягають демонтажу станом на 01.02.2021
Інформація про перше пленарне засідання новообраної Миколаївської міської ради 8 скликання
Документи, прийняті з метою запобігання поширенню коронавірусу
Роз'яснення щодо процедур отримання документів, необхідних для здійснення добудови балконів і лоджій до квартир в багатоквартирних житлових будинках
Заходи щодо відзначення у Миколаєві 75-ї річниці визволення України від фашистських загарбників
Посилання на сайт департаменту енергетики
Енергоефективність у житловому фонді. Кращі практики регіонів
Інформація щодо обліку та розподілу житла
Звернення секретаря Миколаївської міської ради
Опитувальник громадських організацій "Громадський бюджет"
Результати інвентаризації тимчасових споруд по вул. Соборна
Перевірка законності будівництва об’єкту по вул. Леваневців
Про підсумки організації відпочинку та оздоровлення дітей у 2017 році
Конкурс реконструкції площі Соборної та частини Флотського бульвару у Центральному районі м.Миколаєва
Шановні мешканці м. Миколаєва зі статусом внутрішньо переміщених осіб та ветеранів АТО і членів їх сімей!
Побудинкові тарифи
Вимоги до інвестора, що бере участь в конкурсі з будівництва заводу по переробці і утилізації відходів
Запрацювала «Інвестиційна мапа міста»!
Узагальнення інформації стосовно містобудівної документації
Запрошуємо оформити субсидії
Трекінг міського транспорту
Електронна реєстрація в ДНЗ м.Миколаєва
Миколаївський містобудівний кадастр (тестова версія)
Перелік рекламних засобів, які підлягають демонтажу (ОНОВЛЕНИЙ)
Необхідність впровадження заходів з енергозбереження та енергоефективності в житловому секторі та механізм їх державної підтримки
Програма підвищення енергоефективності будинків країн басейну Чорного моря "BSBEEP"
Інформація для громадян, які переселяються з тимчасово окупованої території АР Крим та районів ведення антитерористичної операції в інші регіони України
Інформація про укриття населення Миколаєва та порядок оповіщення при виникненні надзвичайних ситуацій
Калькулятор розрахунку субсидії (орієнтовний)
Скайп-консультування населення з адміністративних послуг
Пам'ятка щодо вибухонебезпечних предметів
 До 40-річчя пологового будинку №3: в Миколаєві відзначили співробітників закладу
До 40-річчя пологового будинку №3: в Миколаєві відзначили співробітників закладу24 квітня 40-річчя з дня створення святкував пологовий будинок №3 м. Миколаєва.Привітати співробітників закладу завітали заступник міського голови Анатолій Петров та начальниця управління охорони здоров'я Миколаївської міської ради Ірина Шамрай. Вони вручили працівникам грамоти і подячні листи.Наразі пологовий будинок №3 є одним з ключових медзакладів у місті, який надає медичну допомогу...
 Міжнародний день пам’яті про Чорнобильську катастрофу: у Миколаєві вшанували ліквідаторів аварії
Міжнародний день пам’яті про Чорнобильську катастрофу: у Миколаєві вшанували ліквідаторів аваріїУ цей день, 38 років тому, сталася одна з найбільших техногенних катастроф століття - аварія на Чорнобильській атомній електростанції. Над її ліквідацією, ризикуючи життям, працювали сотні пожежників та фахівців аварійних служб. Лише самовідданість тих героїв дозволила локалізувати пожежу та убезпечити країну та світ від ще більшого забруднення. На знак пошани до всіх...
 Миколаївський зоопарк святкує 123-річчя
Миколаївський зоопарк святкує 123-річчяСьогодні, 26 квітня 2024 року, Миколаївському зоопарку виповнюється 123 роки. Офіційною датою заснування закладу вважається 26 квітня 1901 року. Саме в цей день Микола Павлович Леонтович вирішив відкрити свою колекцію для всіх охочих її побачити, нагадали в зоопарку.З тих пір минуло 123 роки історії: успіхів, перемог, труднощів і трагедій. П'ять поколінь фахівців віддали і віддають свої знання,...
 Ситуація в Миколаєві 26 квітня
Ситуація в Миколаєві 26 квітняУ Миколаєві доба минула відносно спокійно. Дякуємо нашим захисникам і захисницям!Транспорт: на маршрутах 400 одиницьКомунальні служби: працюють у штатному режимі. Про проблемні ситуації в комунальній сфері повідомляйте до Контакт-центруПодії: миколаївські рятувальники надавали допомогу працівникам поліції та літньому чоловікуАнонси: з 11:00 до 18:00 проходить великодній ярмарок Handmade у...
 Депутати міськради звернулись до Кабміну щодо спрощення процедури надання статусу дитини, яка постраждала внаслідок воєнних дій
Депутати міськради звернулись до Кабміну щодо спрощення процедури надання статусу дитини, яка постраждала внаслідок воєнних дійДепутати Миколаївської міськради під час сесії 25 квітня проголосували за звернення до Кабінету Міністрів України щодо спрощення процедури надання статусу дитини, яка постраждала внаслідок воєнних дій і збройних конфліктів, для ВПО та для постраждалих від психологічного насильства, які проживають у населених пунктах, на території яких ведуться (велися) бойові дії.Як пояснила начальниця служби у...
 Підтримка ЗСУ: з бюджету Миколаєва на підтримку армії виділили додатково майже 108 млн.грн.
Підтримка ЗСУ: з бюджету Миколаєва на підтримку армії виділили додатково майже 108 млн.грн.У Миколаєві сьогодні, 25 квітня, під час сесії міської ради депутати прийняли зміни до бюджету міста на 2024 рік.Як доповіла директорка фіндепартаменту міськради Віра Святелик, доходи бюджету Миколаєва визначаються в сумі 5,1 мільярда гривень, видатки - 6,5 мільярда. Тобто видатки бюджету збільшили на 1,3 мільярда гривень.Окремо зазначено, що на заходи та роботи з територіальної оборони та...
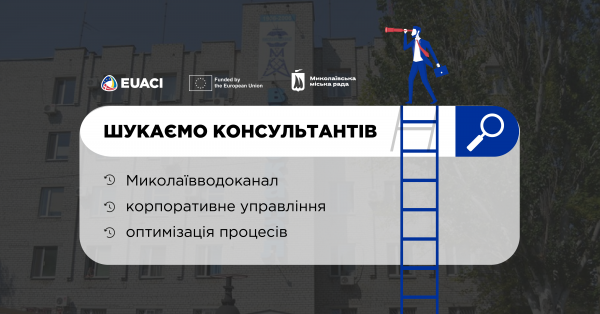 Розпочинаємо впровадження інструментів корпоративного управління для МКП «Миколаївводоканал» спільно Антикорупційною ініціативою ЄС
Розпочинаємо впровадження інструментів корпоративного управління для МКП «Миколаївводоканал» спільно Антикорупційною ініціативою ЄСЗа ініціативою міського голови Олександра Сєнкевича одне з найбільших підприємств нашого міста – МКП «Миколаївводоканал» – пройшло оцінку доброчесності. Під час презентації результатів перевірки міжнародна компанія Deloitte надала рекомендації щодо підвищення ефективності та оптимізації роботи підприємства, одними з яких їх є впровадження кращих практик корпоративного...
 У Миколаєві на Херсонському шосе почались дорожні роботи: водії, будьте уважні
У Миколаєві на Херсонському шосе почались дорожні роботи: водії, будьте уважніУ Миколаєві бригади КП «ЕЛУ автодоріг» розпочали роботи з ліквідації аварійності по Херсонському шосе.Проведено фрезерування ям від початку вулиці до перетину з вул. Ізмалкова.Наразі ідуть роботи з очищення карт від пилу та обробка бітумом. Далі почнеться укладка гарячого асфальту та закочування катком.Роботи з ліквідації ямковості на цій вулиці будуть продовжуватися далі в напрямку...
 Ситуація у Миколаєві 25 квітня
Ситуація у Миколаєві 25 квітняУ Миколаєві доба минула відносно спокійно.ЗСУ – наші Герої! Дякуємо нашим захисникам і захисницямТранспорт: на маршрутах 398 одиницьКомунальні служби: працюють у штатному режимі. Про проблемні ситуації в комунальній сфері повідомляйте до Контакт-центруПодії: протягом доби відбулося загорання 4-х автомобілів. Під час гасіння пожежі було травмовано 5 співробітників ДСНС. Причина пожежі...
 Лама, поні та верблюжа: в Миколаївському зоопарку бебі-бум
Лама, поні та верблюжа: в Миколаївському зоопарку бебі-бумВ Миколаївському зоопарку розповіли про дитинчат копитних тварин, які нещодавно з’явились на світ і яких вже можуть побачити відвідувачі закладу.Дуже мила «плюшева» самочка лами (Lama glama) на ім’я Нонна народилась у Миколаївському зоопарку 2 лютого 2024 року. Маму дитинчати звуть Балерина, тата – Клим. Одразу після народження маленьку ламу з мамою відділили від...
- Миколаївська обласна державна адміністрація
- Миколаївська обласна рада
- Головне управління Національної поліції в Миколаївській області
- Прокуратура Миколаївської області